
Blutspenden tun nur die wenigsten – zu wenige. Und das obwohl Blutkonserven eine enorm wichtige Rolle in der medizinischen Versorgung spielen. Aber für welche Patientengruppen sind sie relevant? Und warum ist der Blutmangel so dramatisch?
Vielseitig relevant
Ob ein schwerer Autounfall, eine Herz-OP oder etwa eine Geburt mit starken Nachblutungen – meist sind es solche blutigen Szenarien, die vermuten lassen, dass Blutkonserven zum Einsatz kommen. „Das ist aber nur eine TV-Verkläre“, weiß Marc Raschke, Leiter der Unternehmenskommunikation des Klinikum Dortmunds. „Auf die Gesamtmenge bezogen, sind Unfälle nur ein kleiner Teil, wo wir tatsächlich Bluttransfusionen gebrauchen.“
Für OPs sieht es ähnlich aus: Abgesehen von schweren Operationen am Bauch oder an Blutgefäßen verlaufen sie in der Regel blutarm, wie Raschke weiß. „Bei Operationen, die eine höhere Wahrscheinlichkeit als zehn Prozent für eine Blutung haben, müssen die Chirurgen Konserven in petto halten. Ganz oft geben sie die Konserven dann aber zurück, weil sie nicht gebraucht wurden“, weiß Chefärztin und Institutsleitung der Labormedizin Dr. Kathrin Schmolke vom St. Johannes Hospital in Dortmund.

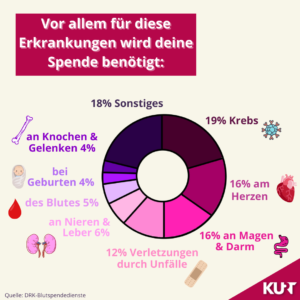
Tatsächlich spielt gespendetes Blut besonders bei Erkrankungen mit chronischem Blutverlust eine größere Rolle. So zum Beispiel als häufige Begleiterscheinung bei Krebs. Laut Deutschem Roten Kreuz (DRK) werden etwa 19 Prozent der Blutspenden für Patient:innen mit Krebserkrankungen genutzt. Fast ebenso relevant sind Blutkonserven bei Herz- sowie Magen- und Darmerkrankungen. Erst daraufhin folgen laut DRK die Verletzungen durch Unfälle mit einem Anteil von zwölf Prozent und schließlich mit noch kleineren Anteilen Erkrankungen an Nieren, Leber und Knochen sowie Krankheiten des Blutes und Komplikationen bei Geburten.
Was die Wenigsten wissen: „Frühchen müssen, wenn sie auf die Welt kommen, relativ regelmäßig Blut abgenommen bekommen. Aber so viel Blut haben die manchmal gar nicht im Körper, deshalb bekommen selbst sie schon mal eine Bluttransfusion“, berichtet Raschke. „Das ist dann in der Regel nicht viel mehr als ein Schnapsglas voll.“
Rotes Gold ist Mangelware

Bild: Anna Bolten
Dass Blut unabdingbar in der medizinischen Versorgung ist, ist bekannt. Das Problem: Es herrscht Blutmangel. Von den 30 Prozent der Menschen in Deutschland, die spenden könnten, tun es lediglich drei. Und die Anzahl der Spender:innen nimmt laufend ab: „Dass weniger gespendet wird, liegt an der Alterspyramide. Man darf in der Regel bis 65 Jahren spenden, aber es sind nicht genug die nachkommen“, erklärt Kathrin Schmolke. Außerdem kommt ein Großteil der Bevölkerung jetzt in das Alter, in dem sie Blut brauchen, weil wir beispielhaft zunehmend Krebspatient:innen haben, beschreibt Raschke.
Besonders kritisch ist die Lage um Blut der Blutgruppe null negativ. Dieses sogenannte Universalblut ist das einzige, von dem beinahe jede:r eine Transfusion erhalten kann – es ist universell verträglich. Deshalb wird es in Notfällen unverzichtbar, wenn keine Zeit für eine Kreuzprobe bleibt. Das Nullblut haben aber nur sechs Prozent der Spender:innen in Deutschland, mahnt Dr. Schmolke. „In der Klinik brauchen sie jedoch tendenziell eher 60 Prozent.” Diese Not erlebt Schmolke regelmäßig: “Erst letzte Woche war in der Blutbank in unserem Depot die Schublade mit null negativem Blut leer, bis auf unseren Sonderposten. Da wird einem schon ein bisschen mulmig.”
Keine Alternative aus dem Labor

Und es existiert kein Plan B: „Es gibt aktuell kein kommerziellen Sauerstoffträger, der Blut ersetzt“, betont Dr. Christian Temme, Oberarzt für Transfusionsmedizin am Uniklinikum Essen.
Das liegt vor allem an der komplexen Zusammensetzung und Vielzahl an Funktionen des menschlichen Blutes: So sind zum Beispiel „die roten Blutkörperchen unter anderem für den Sauerstofftransport zuständig“, erklärt Dr. Uwe Cassens, Institutsleiter für Transfusionsmedizin am Klinikum Dortmund. Das Blutplasma transportiert hingegen etwa Abfallstoffe.
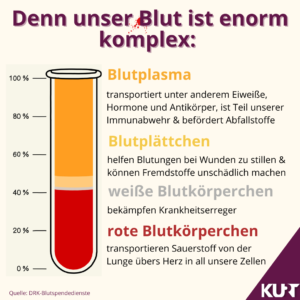
Bereits diese Beispiele zeigen: „Künstliches Blut herzustellen, ist im Volksmund gesagt wahrscheinlich eine Nummer zu groß“, mutmaßt Cassens. So wie auch künstliche Organen längst nicht so funktionsfähig sind wie die menschlichen. „Nieren, Herzen und Blut können wir einfach nicht so gut wie der Körper“, führt der Transfusionsmediziner fort.
Erste Ansätze für künstliche Sauerstoffträger gibt es zwar zum Beispiel in Frankreich, wo Forschende Algen getestet haben, die roten Blutfarbstoff produzieren. Bisher funktioniert das aber nur in kleinen Mengen und noch nicht keimfrei, erinnert Dr. Cassens.
Hinzu kommt, dass künstliches Blut als Arzneiprodukt gilt und aufwändige Studien durchlaufen muss, erklärt der Pressesprecher des Deutschen Roten Kreuz West Stephan David Küpper. „Forscher müssen zweierlei erreichen: Erstens zeigen, dass das Arzneimittel nicht schadet und zweitens nachweisen, dass es hilft“, beschreibt Dr. Cassens. „Die künstlichen Sauerstoffträger, die ich kenne, haben den ersten Schritt schon nicht geschafft.“
Mut zur Blutspende

Bild: Anna Bolten
Spenden bleibt also aktuell die einzige Möglichkeit, Patient:innen mit Blut zu versorgen. Der Vorteil für die Spender:innen: Bei Blutspenden werden die Blutwerte kontrolliert. „Spender sind die am besten überwachte Bevölkerungsgruppe überhaupt“, bemerkt Dr. Kathrin Schmolke.
„Ich weiß, dass es Mut kostet, aber wenn man als spendetauglich befunden wird, dann finde ich, sollte man unbedingt diese Chance nutzen, der Gesellschaft nützlich zu sein“, führt Schmolke aus. „Denn zu spenden ist relativ einfach, kostet nicht viel Zeit – und spätestens, wenn man selbst oder Angehörige eine Blutspende benötigen, weiß man es zu schätzen. Denn das verändert den Blick auf das kostbare Medikament Blut.”
Mehr zum Thema Blutspende auf unserem Instagramkanal.
Titelbild: Anna Bolten





